MALARIA (Paludismo)
Podcast
Videos
Resumen
El paludismo, o malaria, es una enfermedad infecciosa grave causada por parásitos del género Plasmodium transmitidos a los humanos principalmente a través de la picadura de mosquitos hembra infectados del género Anopheles. Aunque históricamente estuvo más extendida, actualmente está restringida a regiones tropicales y subtropicales, con una carga de enfermedad significativa en el África subsahariana, el Sudeste Asiático y América Latina, incluyendo un resurgimiento preocupante en Venezuela. La enfermedad presenta un ciclo de vida complejo que involucra tanto al huésped humano como al mosquito vector. El diagnóstico estándar se basa en la microscopía de frotis de sangre, aunque existen métodos rápidos y moleculares complementarios. El tratamiento varía según la especie de Plasmodium y el patrón de resistencia a los medicamentos en la región afectada. Las estrategias de control incluyen el manejo de casos, el control de vectores y, en menor medida, la profilaxis y vacunas. Factores ambientales, el comportamiento humano y la resistencia a insecticidas y medicamentos son desafíos clave para la eliminación de la malaria.
1. Agente Causal y Ciclo de Vida:
- La malaria es causada por protozoarios hemáticos del género Plasmodium. Las especies tradicionalmente importantes para los humanos son P. falciparum, P. vivax, P. malariae, y P. ovale. Más recientemente, P. knowlesi ha sido reconocido como causante de malaria humana, con reservorios iniciales en simios (Macaca mulata y otras especies de Macaca en el Sudeste asiático). P. brasilianum y P. simium son otras especies de Plasmodium que pueden infectar monos del Nuevo Mundo y potencialmente ser transmitidas a humanos.
- El ciclo de vida del parásito es complejo e involucra a dos huéspedes: el ser humano y el mosquito Anopheles.
- Ciclo Esporogónico (en el mosquito): Comienza cuando un mosquito Anopheles hembra ingiere gametocitos (formas sexuales, microgametocitos y macrogametocitos) durante una comida de sangre humana. En el estómago del mosquito, los microgametos fertilizan a los macrogametos para formar zigotos. Los zigotos se vuelven móviles (ookinetes) y penetran la pared del intestino medio del mosquito, donde se desarrollan en ooquistes. Los ooquistes crecen, se rompen y liberan esporozoítos, que migran a las glándulas salivales del mosquito.
- Ciclo Esquizogónico (en el humano): La transmisión a un nuevo huésped humano ocurre cuando un mosquito infectado inocula esporozoítos en la piel durante una comida de sangre.
- Fase Pre-eritrocítica (hepática): Los esporozoítos son transportados al hígado e invaden hepatocitos, donde se reproducen asexualmente por esquizogonia, formando esquizontes tisulares primarios. De estos esquizontes se liberan miles de merozoítos.
- Fase Eritrocítica (en los glóbulos rojos): Los merozoítos invaden los glóbulos rojos (GR). Dentro de los GR, se desarrollan en trofozoítos jóvenes (forma de anillo), que crecen y maduran (trofozoítos maduros). El núcleo se divide asexualmente para formar un esquizonte segmentado con merozoítos. El GR infectado estalla, liberando merozoítos que invaden nuevos GR, repitiendo el ciclo eritrocítico. Este ciclo hemático es responsable de los ciclos febriles característicos de la malaria. La duración del ciclo eritrocítico varía según la especie: 48 horas para P. vivax, P. ovale y P. falciparum (aunque algo irregular en este último); 72 horas para P. malariae; y 24 horas para P. knowlesi.
- Formación de Gametocitos: Algunos merozoítos se desarrollan en formas sexuales (gametocitos masculinos y femeninos) dentro de los GR, listos para ser ingeridos por un mosquito.
- Las formas hepáticas durmientes (hipnozoítos) en P. vivax y P. ovale son responsables de las recaídas que pueden ocurrir meses después.
- Además de la transmisión vectorial, la malaria puede transmitirse por transfusión sanguínea, uso compartido de jeringas y transmisión vertical (madre a feto).
2. Vectores:
- La malaria humana es transmitida únicamente por hembras de mosquitos del género Anopheles. De aproximadamente 430 especies de Anopheles, solo 30-40 son vectores en la naturaleza.
- Los mosquitos Anopheles se distinguen de otros mosquitos por tener palpos tan largos como la probóscide y por su posición de reposo con el abdomen levantado.
- La eficiencia de un mosquito como vector depende de su antropofilia (preferencia por picar humanos), endofagia (picar dentro de las casas) y endofilia (reposar dentro de las casas). Los vectores ideales para el control intradomiciliario (rociado de insecticidas residuales, mosquiteros) son antropofílicos, endofágicos y endofílicos. Sin embargo, muchos vectores importantes, como An. darlingi en Venezuela, son endo y exofágicos, pero exofílicos, lo que dificulta el control con medidas intradomiciliarias.
- Se han identificado diversos vectores importantes en diferentes regiones: Anopheles gambiae sensu lato en el África subsahariana (considerado el vector más eficiente), An. albimanus y An. pseudopunctipennis en México y Centroamérica, An. darlingi en Suramérica, entre otros. En Venezuela, An. darlingi, An. aquasalis, An. nuneztovari sensu lato y An. albitarsis sensu lato son vectores importantes, con distribuciones que varían con el tiempo y factores ambientales y humanos.
- La resistencia de los mosquitos a insecticidas clave (como DDT y piretroides) es un obstáculo importante para el control de vectores, especialmente en África. La detección y monitoreo de la resistencia a insecticidas son cruciales.
3. Distribución Geográfica y Epidemiología:
- Históricamente extendida en regiones tropicales y templadas (incluyendo Norteamérica, Europa y partes de Asia), la malaria se restringe hoy a áreas tropicales y subtropicales por debajo de los 1.500 metros de altitud, aunque su distribución actual podría verse afectada por el cambio climático y los movimientos de población.
- P. falciparum es la especie predominante a nivel mundial y causa la forma más grave de malaria, responsable de la mayoría de las muertes.
- P. vivax y P. ovale se consideran tradicionalmente con nichos complementarios (P. ovale en África subsahariana, P. vivax en otras áreas), aunque sus rangos geográficos se superponen.
- P. malariae tiene una amplia distribución global pero es menos frecuente.
- P. knowlesi se encuentra en el sudeste asiático.
- La mayoría de los casos y muertes por malaria se registran en el África subsahariana (94% de la mortalidad global en 2018).
- El Sudeste Asiático es la siguiente región con mayor casuística, aunque ha mostrado una reducción drástica en la incidencia.
- La región de las Américas históricamente ha tenido la incidencia más baja a nivel mundial, pero ha experimentado un incremento preocupante en los últimos años, particularmente en Venezuela.
- En 2017, Venezuela reportó 312 (49.9%) de los 620 fallecimientos por malaria en el continente americano, lo que representa una carga significativa.
- En Venezuela, la malaria se consideró la principal causa de mortalidad por patógeno en 1936, con una tasa de mortalidad estimada de 300/100.000. Gracias a intensas campañas de control, la mortalidad se redujo drásticamente, e incluso se logró la erradicación en amplias zonas. Sin embargo, a partir de 1983, con el inicio y escalamiento de la explotación minera irregular en el estado Bolívar, y el posterior descuido de las actividades de control, los casos se han incrementado de manera desmesurada, convirtiendo a Venezuela en el país con mayor casuística en América.
- La transmisión de la malaria puede variar localmente según factores ambientales (precipitaciones, proximidad de criaderos a las personas) y las especies de mosquitos presentes. Algunas regiones son endémicas (casos constantes todo el año), mientras que otras tienen estaciones palúdicas (coincidentes con la estación lluviosa).
- Las epidemias pueden ocurrir cuando el parásito se introduce en una población con poca o nula inmunidad, o cuando personas con baja inmunidad se trasladan a zonas endémicas. Los movimientos masivos de población y las condiciones climáticas húmedas pueden agravar estas epidemias.
4. Poblaciones de Riesgo:
- Viajeros de regiones libres de malaria que se desplazan a zonas endémicas con escasa o nula inmunidad son muy vulnerables.
- Embarazadas no inmunes tienen un alto riesgo de malaria grave, que puede provocar altas tasas de aborto y mortalidad materna significativa.
- Embarazadas semi-inmunes corren riesgo de anemia severa y retraso del crecimiento fetal, incluso sin síntomas agudos. Se estima que 200.000 lactantes mueren anualmente por malaria adquirida durante el embarazo.
- Embarazadas infectadas por el VIH también corren un mayor riesgo.
5. Patología y Manifestaciones Clínicas:
- La patología común a todas las especies de Plasmodium se basa en la lisis de los glóbulos rojos infectados y la liberación de parásitos, hemozoína y toxinas, lo que desencadena reacciones febriles, respuestas inmunológicas (hiperplasia de tejidos retículo-endoteliales, esplenomegalia, hepatomegalia) y tinción de órganos por el pigmento malárico.
- La anemia es una manifestación frecuente, causada no solo por la destrucción de GR infectados, sino también por la destrucción de GR no infectados pero lesionados, secuestro esplénico y reducción de la eritropoyesis.
- La malaria por P. falciparum es la más severa debido a la citoadherencia de los GR infectados al endotelio capilar en órganos vitales, lo que provoca obstrucción vascular, hipoxia, hemorragia y disfunción orgánica (hígado, riñón, cerebro, pulmones). La formación de rosetas (GR infectados adhieren GR no infectados) y la menor deformabilidad de algunos GR no infectados también contribuyen a la obstrucción.
- La malaria severa por P. falciparum y P. knowlesi puede manifestarse con hiperparasitemia, anemia severa, ictericia, lesión renal (glomerulonefritis, hemoglobinuria), edema cerebral y pulmonar.
- Las manifestaciones clínicas pueden variar y ser menos clásicas en personas con medicación profiláctica irregular, tratamientos incompletos o uso de ciertos antibióticos/antifúngicos. La co-infección con VIH puede complicar el cuadro y aumentar la carga viral de VIH.
6. Diagnóstico:
- La microscopía (análisis morfológico de frotis de sangre) sigue siendo el "estándar de oro" para el diagnóstico de malaria.
- Se utilizan frotis de sangre gruesos (para detectar la presencia de parásitos) y finos (para la identificación de la especie).
- La tinción de Giemsa es la preferida, ya que permite visualizar características morfológicas importantes (p. ej., puntos de Schüffner en P. vivax y P. ovale, hendiduras de Maurer en P. falciparum).
- La cuantificación de la parasitemia se puede realizar en ambos tipos de frotis.
- El umbral de detección en manos calificadas es de 50 parásitos/μL.
- Métodos Inmunocromatográficos (pruebas de diagnóstico rápido - RDTs): Kits comerciales que detectan antígenos circulantes. Son útiles para la detección rápida, pero la microscopía es necesaria para la confirmación de la especie y la parasitemia.
- Métodos Moleculares (PCR): Pruebas basadas en la reacción en cadena de la polimerasa (PCR) para detectar ADN de Plasmodium. Son altamente sensibles y específicos para la identificación de especies, incluyendo mezclas de especies y baja parasitemia. Se utilizan para confirmación, estudios epidemiológicos y diagnóstico en casos difíciles.
- Métodos Serológicos: Detectan anticuerpos circulantes. No son útiles para el diagnóstico de malaria aguda, ya que los anticuerpos persisten en el tiempo. Se utilizan para estudios epidemiológicos.
- Hallazgos Hematológicos y Químicos: La malaria aguda no severa puede presentar anemia, leucopenia y trombocitopenia. La malaria severa puede mostrar hipoglicemia, hiponatremia, acidosis metabólica, hiperbilirrubinemia, elevación de urea y creatinina, hemoglobinuria y proteinuria.
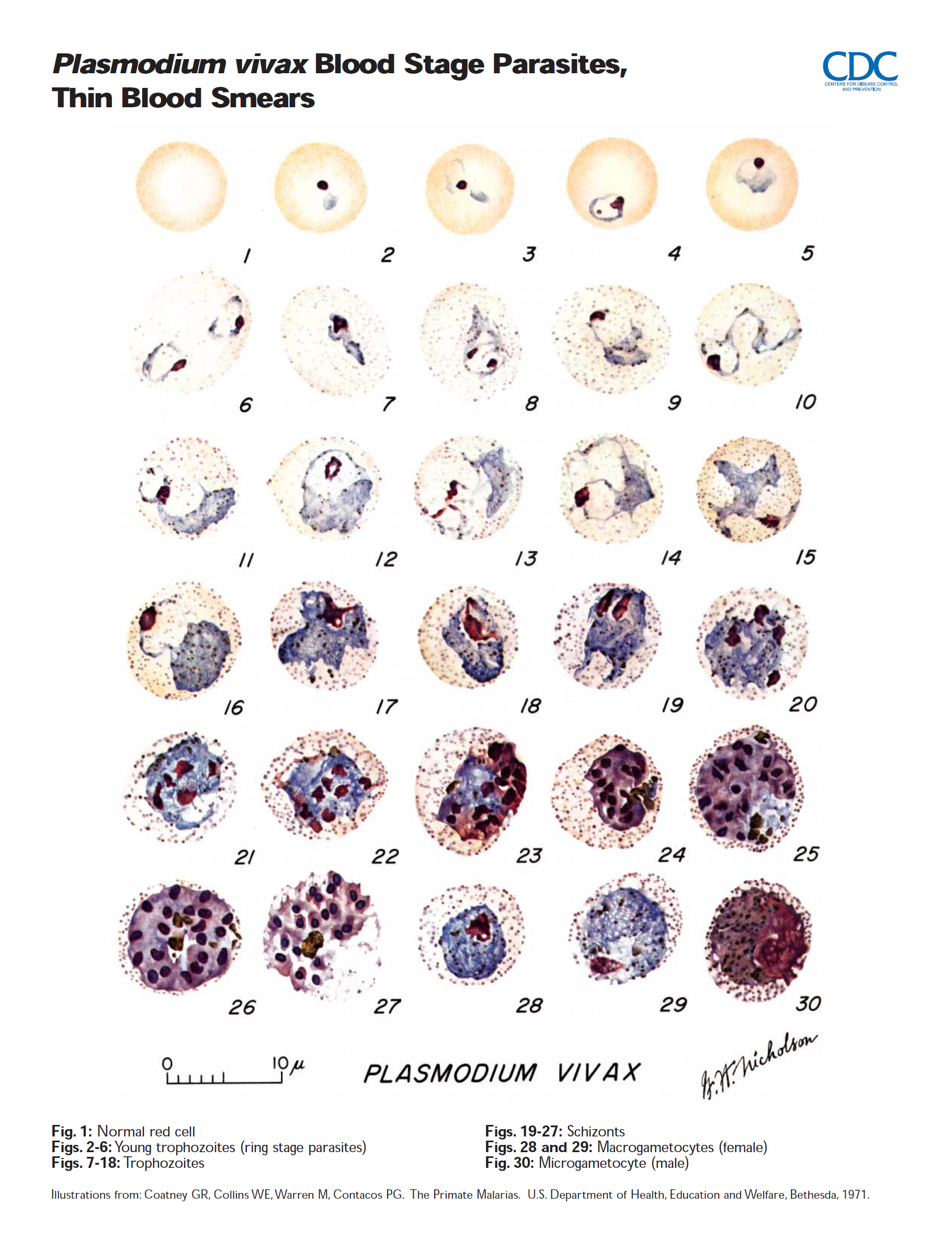
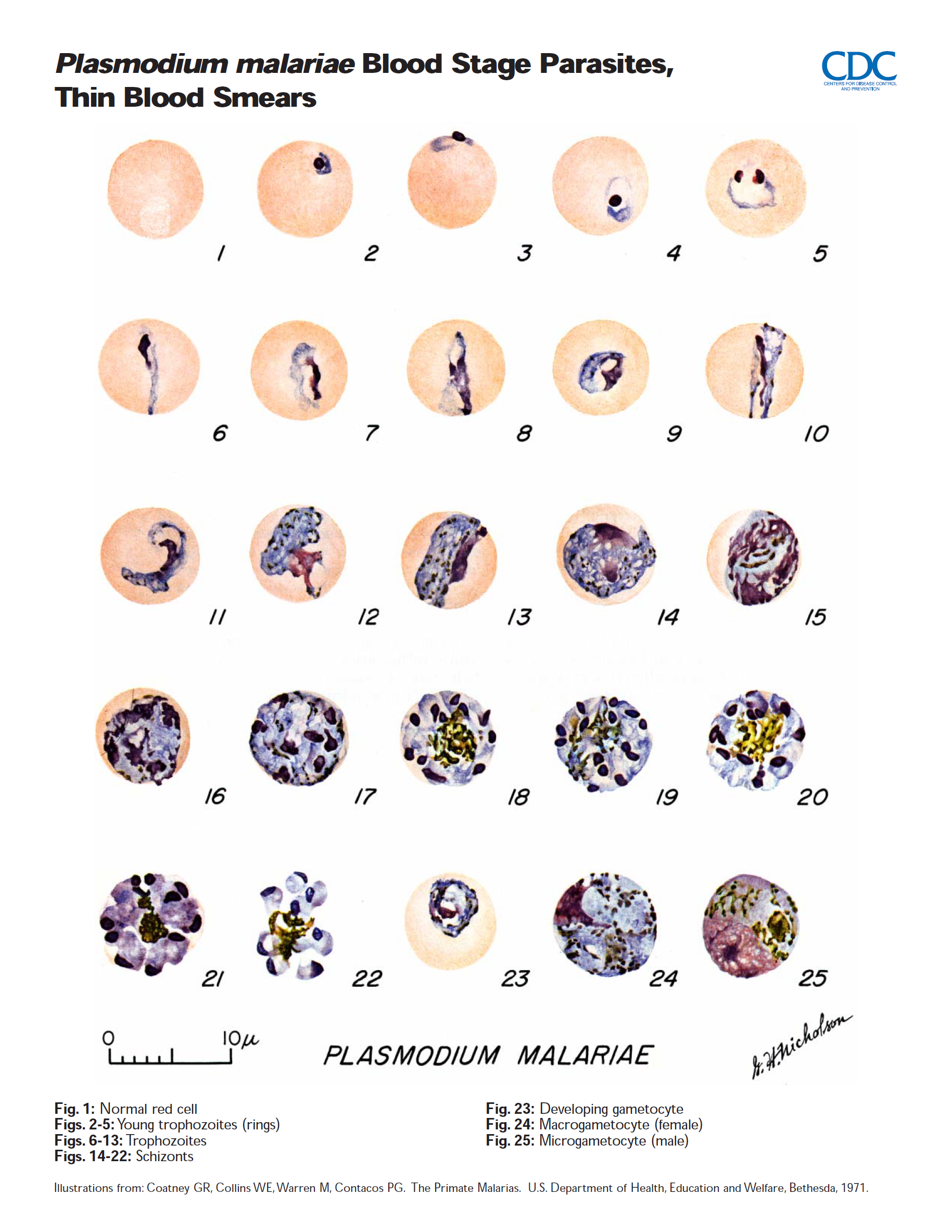
7. Características Morfológicas de las Especies de Plasmodium en Frotis de Sangre:
En las fuentes se encuentran descripciones detalladas de las diferentes etapas del ciclo de vida (anillo, trofozoíto, esquizonte, gametocito) observadas en frotis de sangre para cada una de las especies principales (P. falciparum, P. knowlesi, P. malariae, P. ovale, P. vivax). Algunas características distintivas incluyen:
- P. falciparum: Anillos delgados y delicados, a menudo múltiples infecciones de GR, formas appliqué (accolé), hendiduras de Maurer. Esquizontes rara vez se ven en sangre periférica (excepto en casos severos), contienen 8-24 merozoítos. Gametocitos en forma de media luna o salchicha. No hay agrandamiento de los GR infectados.
- P. vivax: Anillos con citoplasma grueso y un punto de cromatina grande. Trofozoítos ameboides con seudópodos. Puntos de Schüffner. Agrandamiento notable de los GR infectados (1.5 a 2 veces). Esquizontes grandes (pueden casi llenar el GR), con 12-24 merozoítos. Gametocitos redondos a ovales, llenando el GR agrandado.
- P. ovale: Similar a P. vivax pero con menos ameboidismo, a menudo con fimbriación (bordes irregulares/flecos) de los GR infectados. Puntos de Schüffner. Agrandamiento leve de los GR (normal a 1.25x), a menudo ovales. Esquizontes más pequeños que P. vivax, con 4-16 merozoítos (promedio 8). Gametocitos redondos a ovales.
- P. malariae: Anillos con citoplasma más grueso. Trofozoítos compactos, a menudo formando formas de banda o canasta. Pigmento grueso y oscuro, a menudo periférico. No hay agrandamiento de los GR infectados (normal a 0.75x). Esquizontes con 6-12 merozoítos (usualmente 8-10), a menudo en roseta. Gametocitos compactos.
- P. knowlesi: Anillos similares a P. falciparum, pueden mostrar doble cromatina. Múltiples infecciones de GR. Trofozoítos compactos. Pueden observarse puntos de Sinton y Mulligan. Esquizontes con hasta 16 merozoítos (promedio 10), pueden aparecer segmentados. No hay agrandamiento notable de los GR infectados (normal a 0.75x). Gametocitos redondos a ovales.
8. Tratamiento:
- Existen medicamentos que actúan sobre diferentes estadios del ciclo de vida del parásito (formas en sangre, formas hepáticas, gametocitos).
- El tratamiento varía según la especie de Plasmodium y los patrones de resistencia a los medicamentos en la región.
- La cloroquina fue un medicamento clave en el pasado y todavía se usa contra P. vivax y P. ovale (en combinación con un esquizonticida hepático como la primaquina), y P. malariae.
- La primaquina es útil contra los hipnozoítos hepáticos de P. vivax y P. ovale, previniendo las recaídas, y destruye las formas sexuales de todas las especies.
- La resistencia a la cloroquina se ha extendido globalmente, especialmente en P. falciparum.
- Los derivados de la artemisininina (artesunato, arteméter) son actualmente los medicamentos más utilizados contra P. falciparum resistente a múltiples drogas. Se usan en combinaciones terapéuticas basadas en artemisininina (ACTs).
- La ACTs recomendadas para P. falciparum no complicado y P. knowlesi incluyen: arteméter y lumefantrina, artesunato y amodiaquina, dihidroartemisininina y piperaquina, artesunato y mefloquina, o artesunato y sulfadoxina-pirimetamina.
- El tratamiento de la malaria severa requiere un enfoque especializado, a menudo con medicamentos intravenosos como el artesunato.
- La tafenoquina es un nuevo medicamento que también actúa sobre los hipnozoítos.
9. Prevención y Control:
- Las estrategias clave para la eliminación de la malaria incluyen el manejo de casos (detección temprana y tratamiento de infectados), el control de vectores y el saneamiento ambiental.
- Las intervenciones básicas de control de vectores incluyen:
- Uso de mosquiteros impregnados con insecticidas (piretroides o combinados). Esta es una de las medidas más eficientes y utilizadas. La resistencia a los piretroides es un desafío.
- Rociado de insecticidas residuales en interiores (IRSI). Eficaz contra mosquitos endofílicos.
- Otras medidas de control de vectores incluyen la reducción de los lugares de cría de mosquitos (drenaje de aguas estancadas) y el control larvario.
- La profilaxis farmacológica (medicamentos preventivos) es importante para viajeros a zonas endémicas.
- Las vacunas contra la malaria están en desarrollo; la vacuna RTS,S/AS01 es la única registrada y en evaluación para niños.
- El control ambiental y del comportamiento humano también son importantes. La recuperación de áreas pantanosas ha tenido impacto histórico. El control de los asentamientos humanos desordenados y la minería ilegal son cruciales, especialmente en áreas de alta transmisión.
- La vigilancia epidemiológica es fundamental para monitorear la endemicidad y guiar las intervenciones. Los índices utilizados incluyen: índice parasitario anual (IPA), tasa de láminas positivas, tasa entomológica de inoculación (TEI) e índice esplénico (menos usado actualmente).
- La OMS define diferentes fases en el camino hacia la eliminación: control, pre-eliminación (<1 caso/1.000 habitantes en riesgo), eliminación (interrupción de la transmisión local), prevención de la reintroducción (3 años sin casos locales) y región libre de malaria (certificación oficial).
- Los progresos hacia la eliminación requieren un intenso compromiso nacional y la coordinación de esfuerzos con socios. Países como Maldivas y Sri Lanka han sido certificados como libres de malaria.
- A pesar de los progresos globales en algunas áreas, persisten obstáculos importantes, incluyendo la resistencia a insecticidas y la falta de alternativas eficaces y eficientes, así como cambios en el comportamiento de los vectores.
10. Situación Específica en Venezuela:
- Venezuela ha experimentado un dramático resurgimiento de la malaria en los últimos años, pasando de niveles controlados a ser el país con mayor casuística en América.
- Este incremento está asociado principalmente a la explotación minera irregular a gran escala en el estado Bolívar, que crea criaderos de mosquitos y genera importantes movimientos de población.
- Otros factores contribuyentes incluyen la siembra del parásito en zonas sin transmisión previa pero con vectores presentes, y el descuido de las actividades de control (dificultades diagnósticas, escasez de medicamentos, abandono del rociado de insecticidas y suministro de mosquiteros).
- El financiamiento para actividades de control en Venezuela ha sido significativamente menor que la media de otros países con alta carga de malaria.
- Históricamente, Venezuela tuvo éxito en reducir drásticamente la malaria a través de un programa robusto, incluyendo el uso de DDT, control de criaderos y manejo de casos. La suspensión del DDT en 1998 y la descentralización del programa en 2002, junto con el auge de la minería ilegal, han coincidido con el deterioro de la situación.
- Aunque históricamente P. falciparum predominaba, actualmente hay un predominio de P. vivax en Venezuela, aunque P. falciparum sigue siendo importante, especialmente en las zonas mineras. La alta densidad parasitaria en estas áreas puede llevar a presentaciones clínicas atípicas.
- La resistencia a los insecticidas (piretroides, organofosforados) y los cambios en los hábitos de los vectores (exofagia, exofilia) plantean desafíos adicionales para el control de vectores en Venezuela.
Ideas o Hechos Más Importantes:
- La malaria es transmitida por mosquitos Anopheles y causada por parásitos Plasmodium con un ciclo de vida complejo en humanos y mosquitos.
- P. falciparum es la especie más peligrosa, responsable de la malaria severa y la mayoría de las muertes a nivel mundial.
- La microscopía de frotis de sangre es el método de diagnóstico "estándar de oro".
- Las estrategias de control incluyen el tratamiento de casos, el control de vectores (especialmente mosquiteros tratados con insecticidas y rociado intradomiciliario) y la prevención de recaídas en el caso de P. vivax y P. ovale.
- La resistencia a los medicamentos y a los insecticidas, junto con factores socioeconómicos y ambientales, son barreras significativas para la eliminación de la malaria.
- Venezuela ha experimentado un grave resurgimiento de la malaria, convirtiéndose en el país con mayor casuística en América, principalmente debido a la minería ilegal y la debilidad de los programas de control.
- La interacción entre malaria y VIH, donde la malaria puede aumentar la carga viral de VIH, es un factor importante en la patología y el manejo.
- Ciertas características genéticas humanas, como la deficiencia de glucosa-6-fosfato deshidrogenasa y las variantes de hemoglobina (HbS, HbC), pueden conferir cierto grado de resistencia a la infección, aunque su impacto es complejo.
Preguntas sobre la malaria:
¿Qué es la malaria y qué la causa?
La malaria es una infección causada por protozoarios hemáticos del género Plasmodium. Tradicionalmente, las especies importantes para el ser humano son P. falciparum, P. vivax, P. malariae, y P. ovale. Más recientemente, otras especies, como P. knowlesi, que inicialmente tenían reservorios en simios, también se han asociado con infecciones en humanos. La malaria ha sido una de las enfermedades más significativas en la historia de la humanidad.
¿Cómo se transmite la malaria?
La forma principal de transmisión de la malaria es a través de la picadura de mosquitos hembra infectados del género Anopheles. La transmisión se inicia cuando el mosquito inocula esporozoítos (formas móviles del parásito presentes en sus glándulas salivales) en el humano. Estos esporozoítos invaden las células del hígado donde se reproducen asexualmente, liberando merozoítos que luego invaden los glóbulos rojos. Otros modos de transmisión, aunque menos frecuentes, incluyen la transfusión sanguínea, el uso compartido de jeringas y la transmisión vertical de madre a feto.
¿Dónde se encuentra la malaria hoy en día?
Actualmente, la malaria está principalmente restringida a áreas tropicales y subtropicales y altitudes inferiores a 1.500 metros. Aunque en el pasado fue endémica en partes de América del Norte, Europa y Asia, hoy en día la mayoría de los casos y muertes se registran en el África subsahariana. Asia, Latinoamérica, Oriente Medio y algunas zonas de Europa también se ven afectadas. La distribución geográfica puede variar debido a factores ambientales, especies de mosquitos presentes y movimientos poblacionales.
¿Cuáles son las diferentes especies de Plasmodium que causan malaria en humanos y cómo se distinguen?
Las especies principales son P. falciparum, P. vivax, P. ovale, P. malariae y P. knowlesi. Se distinguen principalmente por las características morfológicas de los parásitos en diferentes etapas de su ciclo de vida dentro de los glóbulos rojos, observadas mediante microscopía de frotis de sangre (frotis gruesos y delgados) teñidos con Giemsa.
- P. falciparum: Los trofozoítos jóvenes (anillos) son finos y delicados, a menudo con múltiples infecciones por glóbulo rojo y formas marginales (accolé o appliqué). Los gametocitos son característicamente en forma de medialuna o salchicha. Los esquizontes raramente se ven en sangre periférica en casos no graves. Se pueden observar corpúsculos de Maurer.
- P. vivax: Los glóbulos rojos infectados a menudo están заметно agrandados (1.5 a 2 veces su tamaño normal) y pueden estar deformados. Los trofozoítos son grandes y ameboides. Los esquizontes son grandes y contienen de 12 a 24 merozoítos. Se pueden observar corpúsculos de Schüffner.
- P. ovale: Similar a P. vivax, los glóbulos rojos infectados pueden estar ligeramente agrandados y a menudo presentan fimbriación (bordes deshilachados) y una forma ovalada. Los trofozoítos son compactos. Los esquizontes contienen de 4 a 16 merozoítos. También se pueden observar corpúsculos de Schüffner.
- P. malariae: Los glóbulos rojos infectados suelen ser de tamaño normal o ligeramente más pequeños. Los trofozoítos pueden formar "bandas" que se extienden a través del glóbulo rojo o ser compactos ("forma de cesta"). Los esquizontes suelen contener de 6 a 12 merozoítos, a menudo dispuestos en forma de roseta.
- P. knowlesi: Los anillos tempranos son similares a los de P. falciparum. Puede haber múltiples infecciones por glóbulo rojo y formas marginales. Los esquizontes maduros pueden contener hasta 16 merozoítos y pueden aparecer segmentados.
Además de la microscopía, las pruebas de diagnóstico rápido (que detectan antígenos parasitarios) y la PCR (que detecta ADN parasitario) son herramientas importantes para el diagnóstico y la identificación de especies.
¿Cuál es el ciclo de vida del parásito de la malaria en el mosquito Anopheles?
El ciclo de vida del parásito en el mosquito Anopheles se conoce como ciclo esporogónico. Comienza cuando el mosquito ingiere gametocitos (formas sexuales del parásito) presentes en la sangre de una persona infectada. En el estómago del mosquito, los gametos masculinos y femeninos se fusionan para formar un cigoto. El cigoto se vuelve móvil y alargado (ooquineto), el cual invade la pared del intestino medio del mosquito y se desarrolla en un ooquiste. Los ooquistes crecen, se rompen y liberan esporozoítos, que migran a las glándulas salivales del mosquito, listos para ser inoculados en un nuevo huésped humano.
¿Qué factores influyen en la transmisión de la malaria y quiénes son los grupos de mayor riesgo?
Las tasas de transmisión de malaria varían según factores locales como las precipitaciones (que favorecen los criaderos de mosquitos), la proximidad de los criaderos a las viviendas y las especies de mosquitos presentes. Algunas regiones tienen transmisión constante (endémicas), mientras que otras tienen "estaciones palúdicas" asociadas a la temporada de lluvias. Las epidemias pueden ocurrir cuando el parásito se introduce en poblaciones con poca o ninguna inmunidad, o cuando personas con baja inmunidad se desplazan a zonas endémicas. Las condiciones climáticas húmedas, las inundaciones y los movimientos masivos de población debido a conflictos pueden agravar las epidemias.
Los grupos especiales de riesgo incluyen:
- Viajeros de regiones libres de malaria que se trasladan a zonas endémicas.
- Embarazadas no inmunes o semiinmunes, debido al riesgo elevado de aborto, mortalidad materna y afectaciones fetales.
- Embarazadas infectadas por el VIH.
¿Cuáles son los principales desafíos en el control de vectores de la malaria?
El control de vectores, principalmente a través de la reducción de los criaderos de mosquitos y el uso de insecticidas, enfrenta desafíos significativos. Estos incluyen:
- Aumento de la resistencia de los mosquitos a insecticidas clave como el DDT y los piretroides, especialmente en África.
- Falta de insecticidas alternativos igualmente eficaces y eficientes.
- Cambios en el comportamiento local de los mosquitos vectores, posiblemente inducidos por las medidas de control (por ejemplo, picar y reposar fuera de las viviendas, lo que reduce la efectividad de los rociamientos intradomiciliarios).
Estos desafíos subrayan la importancia de una vigilancia constante de la resistencia a insecticidas y la implementación de prácticas de control de vectores que utilicen los insecticidas de manera juiciosa y adapten las estrategias a los hábitos específicos de los vectores locales.
¿Cuáles son las estrategias para combatir la malaria y cuál es la situación en Venezuela?
Las estrategias clave para combatir la malaria a nivel mundial incluyen:
- Control de vectores (por ejemplo, mosquiteros tratados con insecticida, rociamientos con insecticida).
- Diagnóstico temprano y tratamiento de los casos.
- Saneamiento ambiental y control de criaderos de mosquitos.
- Vigilancia epidemiológica.
- Desarrollo de vacunas (la RTS,S/AS01 es la única registrada actualmente para niños pequeños).
La Organización Panamericana de la Salud (OPS) y la Organización Mundial de la Salud (OMS) promueven planes de acción y estrategias para la eliminación de la malaria, con énfasis en la detección sistemática, diagnóstico y respuesta, y abordando los focos clave con soluciones operativas basadas en información.
En Venezuela, históricamente la malaria fue un problema de salud pública muy importante. A partir de 1936, se implementaron programas de control que lograron reducir drásticamente la incidencia y mortalidad, incluso logrando la erradicación en amplias zonas. Sin embargo, en años recientes, particularmente desde 2002, el país ha experimentado un incremento desproporcionado de casos, especialmente en el foco meridional (estado Bolívar), relacionado con factores como la minería irregular, la migración y el descuido de las actividades de control (dificultades para el diagnóstico y tratamiento, escasez de medicamentos y abandono de la protección de la población mediante rociamientos y mosquiteros). Esto ha llevado a Venezuela a ser uno de los pocos países en el mundo donde la malaria se ha incrementado drásticamente.
Autoevaluación
Bibliografía
Centers for Disease Control and Prevention. (s.f.). DPDx - Malaria. Recuperado el 25 de mayo de 2025, de
Organización Panamericana de la Salud. Temas. https://www.paho.org/es/topics













Comentarios
Publicar un comentario